Myasthenia gravis (MG) ist eine seltene Erkrankung, die für Betroffene mit großer Unsicherheit im Alltag verbunden sein kann, da selbst einfache Tätigkeiten zur Herausforderung werden können. Im Interview erklärt Prof. Dr. med. Andreas Meisel vom integrierten Myasthenie Zentrum der Charité, was Myasthenia gravis ist, wie sie erkannt und behandelt wird und warum bei der Therapie vor allem auch die Lebensqualität der Betroffenen im Mittelpunkt stehen sollte.

Univ.-Prof. Dr. med. Andreas Meisel
Professor für Neurologie, Direktor des Centrums für Schlaganfallforschung Berlin, Oberarzt der Klinik für Neurologie und Leiter der Myasthenie-Ambulanz an der Charité – Universitätsmedizin Berlin
Herr Professor Meisel, was ist Myasthenia gravis eigentlich – und was passiert dabei im Körper der Betroffenen?
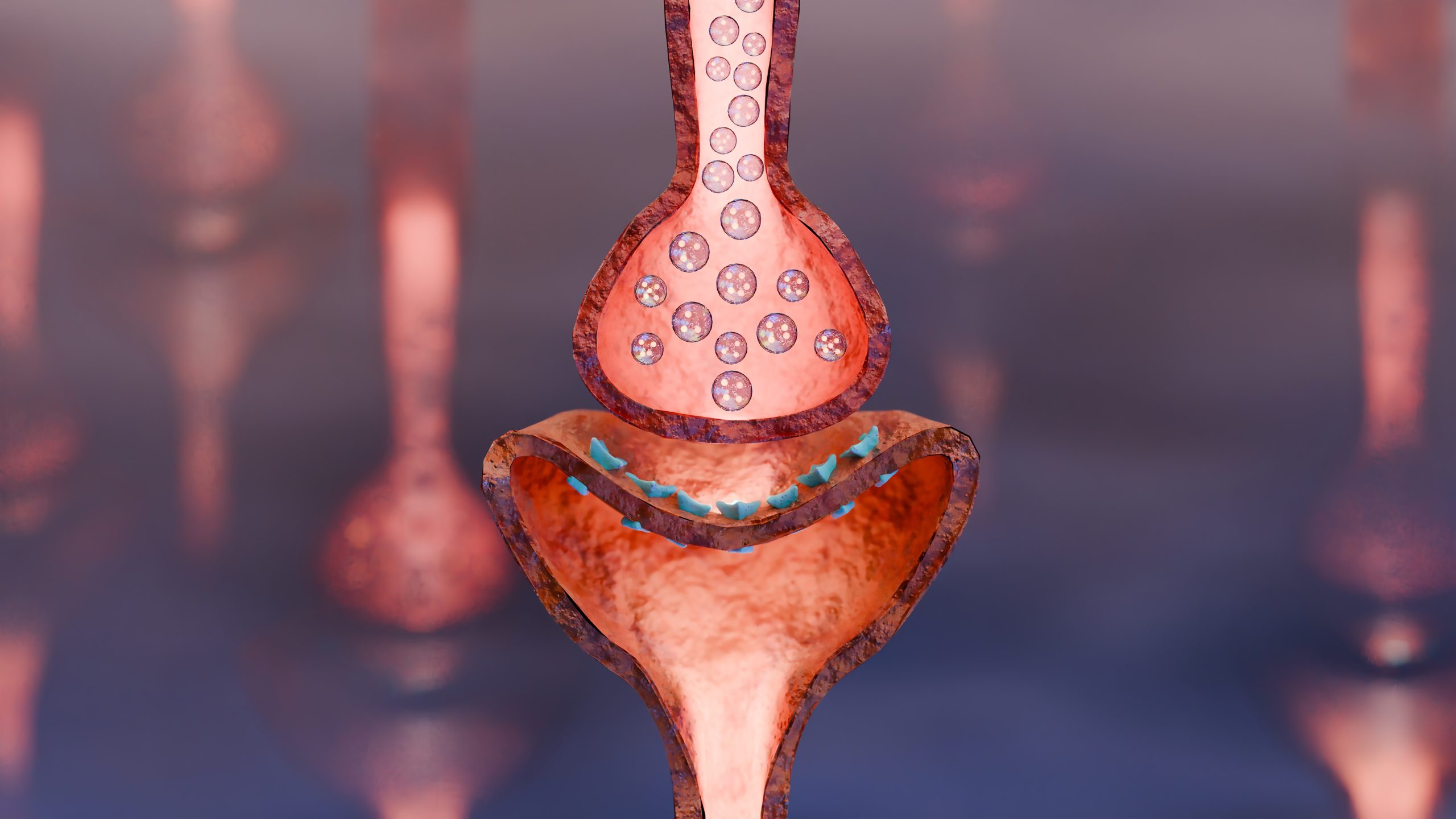
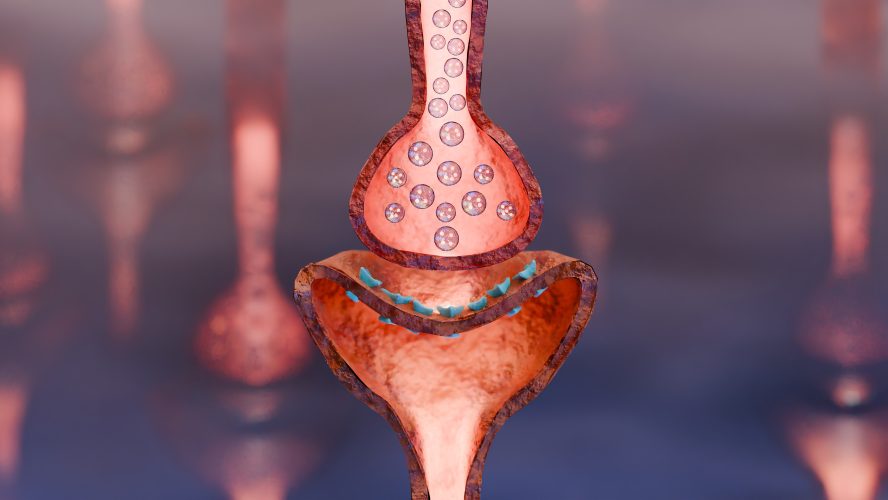
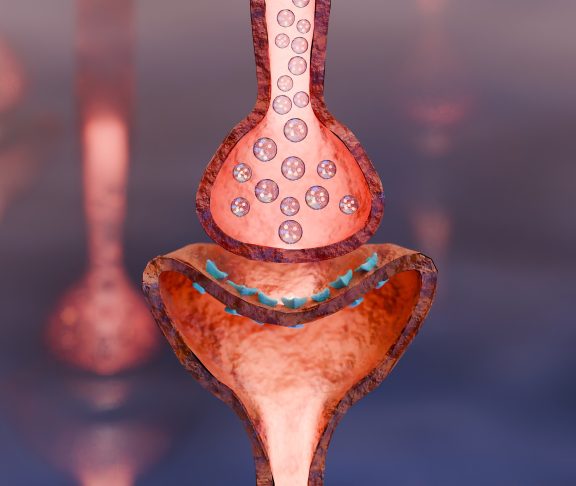
Es handelt sich um eine Autoimmunerkrankung, bei der sich das Immunsystem Betroffener gegen körpereigene Strukturen richtet. Im Fall der Myasthenia gravis spielen bestimmte Auto-Antikörper eine Rolle, die das Immunsystem fälschlicherweise bildet und sich gegen Rezeptor-Strukturen an der neuromuskuläre Endplatte richten. Diese Endplatten sind quasi die Schaltstellen zwischen Nervenende und Muskelfaser, wobei an den Nervenenden der Botenstoff Achetylcholin ausgeschüttet wird, der ein Zusammenziehen der Muskelfaser auslöst.
Die bei der MG gebildeten Auto-Antikörper blockieren oder zerstören diese Rezeptor-Strukturen, sodass das Signal des Nervs an den Muskel „zieh dich zusammen“ nur noch abgeschwächt oder gar nicht mehr bei den Muskelzellen ankommt. Bei ca. 80% der Betroffenen sind die Acetylcholin-Rezeptoren selber betroffen. Das Resultat ist eine stark ausgeprägte, belastungsabhängige Muskelschwäche der quer gestreiften Muskulatur. Es sind also die Muskeln betroffen, die willentlich gesteuert werden.
Wir wissen heute, dass es Menschen gibt, die eine erblich-bedingt größere Veranlagung für Autoimmunerkrankungen haben. Bei der MG gibt es zudem noch bestimmte Auslöser, die diese spezifische Fehlleitung des Immunsystems triggern können. Das können z. B. schwere Infektionen, große chirurgische Eingriffe oder bestimmte Medikamente sein. Bei einem Großteil der Patienten spielt der Thymus eine große Rolle. Der Thymus ist ein Organ, in dem das Immunsystem normalerweise lernt, die eigenen Körperstrukturen nicht anzugreifen. Bei vielen Myasthenie-Patienten ist dieser Lernprozess teilweise gestört. Dadurch bildet das Immunsystem Antikörper, die fälschlicherweise die Acetylcholin-Rezeptoren an der Verbindung zwischen Nerv und Muskel angreifen.
Wie macht sich die Erkrankung im Alltag bemerkbar? Welche typischen Symptome erleben Betroffene, und warum schwanken diese Beschwerden oft im Tagesverlauf?
Die MG kann von vergleichsweise leichteren Symptomen wie körperlichem Schwächegefühl (sog. Fatigue-Komplex) bis hin zu schwersten Ausprägungen wie Atemlähmungen gekennzeichnet sein. Viele Betroffene leiden zunächst unter Doppelbildern oder herunterhängenden Augenlidern, es handelt sich um die okuläre Verlaufsform.
Bei den meisten Patienten breitet sich die Krankheit im weiteren Verlauf aus, sie erfasst dann weitere Muskelgruppen: die Schlund- und Kaumuskulatur, die Sprechmuskulatur, die Schluck- und Atemmuskulatur sowie die Muskeln der Arme und Beine. Dann sprechen wir von einem generalisierten Verlauf.
Betroffene erleben unter Belastung eine deutliche Verstärkung der Muskelschwäche, die sich unter Ruhe wieder verbessert. Da die Muskeln im Verlauf des Tages permanent gefordert sind, werden die Beschwerden im Verlauf des Tages meist stärker.
Das ist für Betroffene sehr belastend, da sie häufig zu hören bekommen, dass sie sich doch nicht so anstellen sollen, obwohl sie wirklich keine Kraft haben und jede Anstrengung, jede Muskelbewegung für sie schwerer wird.
Ist die Sprechmuskulatur betroffen, können sich Patienten nicht mehr richtig artikulieren. Betroffene erleben häufig eine starke Diskriminierung im sozialen Umfeld, im Arbeitsalltag, in der Ausbildung. Sie isolieren sich zunehmend. Das ist leider ein idealer Nährboden für psychische Begleiterkrankungen wie Depressionen, Angststörungen, Schlafprobleme oder posttraumatische Belastungsstörungen. Zwischen 30 und 70% der MG-Betroffenen leidet zusätzlich unter solchen psychischen Erkrankungen: Eine erschreckend hohe Zahl. Die Erkrankung kann aber auch in ihren körperlichen Auswirkungen lebensgefährlich werden, wenn z. B. die Atemmuskulatur betroffen ist und Betroffene schlicht und einfach nicht mehr ausreichend kräftig atmen können.
Die Myasthenia gravis ist leider immer noch eine häufig missverstandene Erkrankung. Das Krankheitsbild ist sehr heterogen, was den Schweregrad und das Verteilungsmuster der betroffenen Muskeln angeht. Das kann sich Chamäleon-artig im Verlauf der Krankengeschichte verändern.
Es können z. B. auch bereits Kinder betroffen sein, die nach anfänglichen Symptomen jahrelang beschwerdefrei sein können und dann erst später in ganz anderer Weise manifestieren. Den „klassischen MG-Patienten“ gibt es nicht. Das macht es natürlich nicht leicht, die richtige Diagnose zu stellen.
Wie wird Myasthenia gravis diagnostiziert, welche Untersuchungen sind dafür nötig – und welche Ärztinnen und Ärzte sind dabei in der Regel beteiligt?
Zunächst steht die klassische Anamnese im Vordergrund. Das Kernsymptom ist die tageszeit- und belastungsabhängige Muskelschwäche, die sich unter Ruhe verbessert. Im nächsten Schritt kann man dann die im Blut vorhandenen Antikörper untersuchen. Zudem kann in einem sogenannten Elektromyogramm untersucht werden, wie unter wiederholter elektrischer Reizung das Signal vom Nerv auf den Muskel übertragen wird. Wird bei diesem Test die Reaktion des Muskels immer geringer, ist das ein deutlicher Hinweis auf eine MG, da man die zunehmende Erschöpfung des Muskels so deutlich nachweisen kann.
Zudem gibt es pharmakologische Tests, bei denen durch bestimmte Medikamente die Muskelkraft unmittelbar erhöht werden kann und die so einen Hinweis auf MG geben können.
Zu guter Letzt können wir mittels einer Muskelbiopsie die Endplatten unter dem Mikroskop mit speziellen Färbungen genauer betrachten und eine MG so nachweisen. Dieses Verfahren kommt aber meist nur zum Einsatz, wenn die zuerst genannten Diagnostikverfahren keine klaren Ergebnisse geliefert haben. Aber wie finden die Patienten den Weg zu uns Spezialisten? Etwa 10% der Betroffenen, die eine schwere, sich rasch manifestierende generalisierte Myasthenie z. B. mit einer Ateminsuffizienz zeigen, kommen in Rettungsstellen. Von dort werden Betroffene in der Regel recht schnell an die Neurologie übergeben. Wenn die Symptome an den Augenmuskeln auftreten, kommt häufig der Augenarzt ins Spiel. Augenärzte sind mittlerweile gut über die MG informiert, stellen die Diagnose häufig schon selbst und überweisen ebenfalls an die Neurologie.
Eine wichtige Rolle bei der Diagnostik und Versorgung spielen zudem die spezialisierten Zentren. In Deutschland gibt es ein sehr gut funktionierendes Myasthenie-Netzwerk, das sehr eng mit der Deutschen Myasthenie Gesellschaft, der Patientenorganisation, zusammenarbeitet.
Welche Behandlungsoptionen stehen heute für Myasthenia gravis-Betroffene zur Verfügung, und wie bewerten Sie in dem Zusammenhang die Wichtigkeit einer kontinuierlichen Krankheitskontrolle?
Es gibt 4+1 Säulen der Therapie. Die erste sind sogenannte Acetylcholinesterase-Hemmer, die das Enzym hemmen, das den Botenstoff Acetylcholin abbaut. Die Muskeln bekommen dadurch mehr Signale und die Kraft verbessert sich damit kurzzeitig. Diese symptomatische Therapie alleine reicht aber meist nicht aus. Dafür braucht es auch ursächlich orientierte Therapieverfahren, die die Wurzel der Erkrankung angreifen.
Die zweite Säule ist die Thymektomie, also die heutzutage minimalinvasive Entfernung der Thymusdrüse, da der Thymus in den meisten Fällen als Krankheitstreiber zu sehen ist. Die dritte Säule sind medikamentöse Behandlungsansätze, die das Immunsystem regulieren sollen. Dazu gehören Kortikosteroide, die das überaktive Immunsystem dämpfen können. Da Steroide häufig in Dosierungen über längere Zeit eingesetzt werden müssen, die mit intolerablen, teilweise schweren Nebenwirkungen einhergehen, werden zusätzlich sogenannte steroidsparende Immunsuppressiva eingesetzt. Deren positive Effekte auf die Krankheitsbeschwerden treten aber in der Regel erst nach neun bis 15 Monaten ein. Diese Ansätze bilden derzeit die Standardtherapie, die wir bei mild-moderaten Fällen der MG einsetzen.
Hoch-aktive Verläufe der MG
Für die hoch-aktiven Verläufe der MG stehen uns heute zudem moderne, zielgerichtete Therapien zur Verfügung, die bestimmte Teile des Immunsystems blockieren, die die zuvor genannte neuromuskuläre Endplatte angreifen. Das ist die neueste und modernste Form der Immuntherapie bei MG, die meiner Meinung nach sehr viel früher eingesetzt werden sollte, als das heute noch der Fall ist: Denn sie entfalten sehr viel schneller ihre Wirkung und zeigen bereits nach wenigen Wochen erhebliche Effekte.
Im Rahmen von schweren Krankheitsschüben, insbesondere auch der myasthenen Krise mit künstlicher Beatmung, werden Verfahren der Blutwäsche (Plasmapherese) eingesetzt, um die schädigenden Antikörper aus dem Blut zu filtern. Auch die IVIG (intravenöse Gabe von Immunglobulinen, die aus dem Blut gesunder Spender gewonnen werden) kann eingesetzt werden, um das fehlgeleitete Immunsystem vorübergehend zu dämpfen und die Muskelkraft zu verbessern.
Die vierte Säule sind unterstützende Maßnahmen wie Physiotherapie, Atemtherapie, Logopädie und Psychotherapie. Der letzte Punkt, also das +1 unter den Therapiesäulen, ist aus meiner Sicht ebenfalls sehr wichtig und wird zu oft vernachlässigt: das Empowerment und die Resilienz der Betroffenen. Das bedeutet, dass Patienten wissen müssen, was sie selbst tun können, um die eigene Handlungsfähigkeit und Widerstandskraft zu stärken und so den Krankheitsverlauf positiv zu beeinflussen. Es kann auch bedeuten, organisierte strukturelle Selbsthilfe-Angebote z. B. über die Myasthenie-Selbsthilfe zu nutzen.
Die Wichtigkeit der langfristigen Krankheitskontrolle
Mit den medikamentösen und supportiven Therapien, die ich eben umrissen habe, bewirken wir zwar keine Heilung, aber haben die Möglichkeit, die Betroffenen in die Remission zu führen, d. h. die Auswirkungen der Erkrankung zu kontrollieren. Das ist in der Mehrzahl der Fälle aber nur durch eine dauerhafte Therapie möglich, da die Beschwerden wieder auftreten würden, sobald man die Medikamente absetzt.
Wie diese Therapie aussieht, welche Medikamente dabei eingesetzt werden und ob die Behandlung ggf. angepasst werden sollte, muss individuell entschieden werden. Natürlich verstehe ich, dass sich Betroffene eine Heilung wünschen, und tatsächlich gibt es derzeit vielversprechende Forschungsansätze, die hoffen lassen, dass in Zukunft gezielte und gut verträgliche Eingriffe in das Immunsystem eine Heilung ermöglichen könnten.
Welche Rolle spielt die Lebensqualität der Betroffenen bei der Wahl einer Therapie, und wie können moderne Behandlungsansätze dazu beitragen, Schule/Beruf und soziales Leben möglichst uneingeschränkt zu gestalten?
Da sich derzeit bei den modernen zielgerichteten Therapien sehr viel tut, müssen wir die Therapieempfehlungen immer wieder anpassen. Unter der derzeitigen Standardtherapie leiden die Betroffenen oft viel zu lange unter den quälenden Symptomen, da diese Therapien zu wenig wirksam sind oder zu lang brauchen, um eine für die Betroffenen relevante Wirkung zu erzielen. Unser Ziel als Behandler ist es aber, so schnell wie möglich die möglichst komplette Krankheits- und Symptomkontrolle zu erreichen und zu verhindern, dass die Betroffenen monate- oder jahrelang in einem Zustand schlechter Lebensqualität bleiben. Das ist auch in den Behandlungsleitlinien so festgehalten. Da die modernen Therapieansätze wesentlich schneller ihre Wirkung entfalten, haben diese natürlich auch einen entsprechenden Benefit für die Lebensqualität Betroffener. Daher sind wir kontinuierlich dabei, die Behandlungsleitlinien zu überprüfen und anzupassen, um diesen Benefit möglichst schnell vielen Betroffenen zu ermöglichen und sie so individuell wie möglich behandeln zu können.
Neue, zielgerichtete Therapien sind besonders bei seltenen Erkrankungen aber oft sehr kostenintensiv und stellen das Gesundheitssystem vor große Herausforderungen. Zugleich sind sie Teil eines fortlaufenden Entwicklungsprozesses, durch den die Erkrankung immer besser verstanden und behandelbar wird und der Betroffenen wichtige neue Behandlungsmöglichkeiten eröffnet.
Individuelle Behandlung heißt für mich aber vor allem auch, realistische Behandlungsziele gemeinsam mit dem Patienten festzulegen. Ich frage z. B. bei Kontrollterminen immer ab, was unser gemeinsames Behandlungsziel der nächsten Monate sein soll: Wo wünscht sich der Patient Verbesserungen, welche Beschwerden oder Hürden möchte er „loswerden“, wie kommen wir dort hin, sowohl durch medikamentöse als auch durch unterstützende Ansätze? Was kann der Patient auch selbst zu einer Verbesserung beitragen, z. B. durch die Nutzung physiotherapeutischer oder psychologischer Unterstützungsangebote? Hier spielt wieder das Empowerment eine große Rolle, da der Patient in den Behandlungsentscheidungen eine große Rolle spielt und sich dessen auch bewusst sein sollte.